心臓リハビリテーション部門
Cardiac Rehabilitation

虚血性心疾患とは
心不全とは 
心臓弁膜症とは 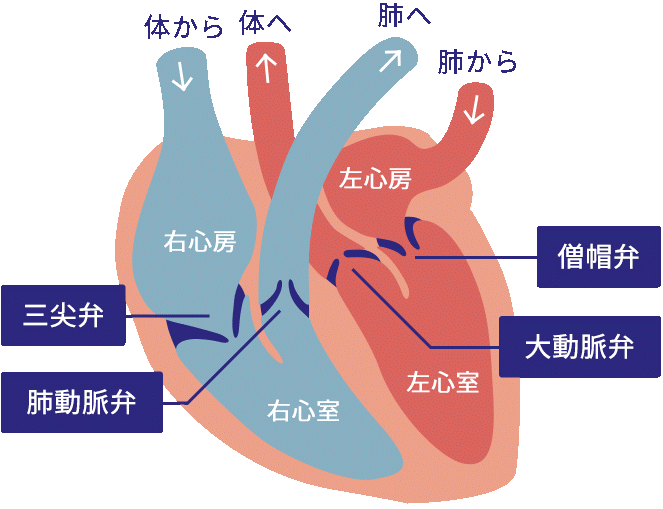
不整脈とは
心臓リハビリ~運動~
心臓リハビリ~薬剤~
心臓リハビリ~栄養~
自己管理方法について
よくある質問①
抑うつ・不安について
身体活動量について
よくある質問②
薬剤について
Q&A-患者様からの声-
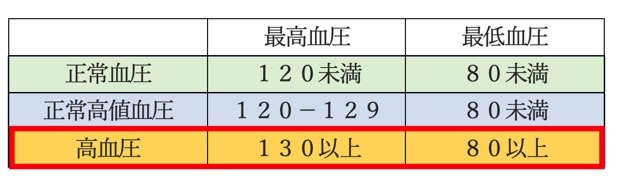
|
虚血性心疾患とは
・冠動脈(心臓が動くための酸素や血液を送るための栄養血管)が何らかの原因によって狭窄・閉塞し酸素需要に
みあった血液を心筋に送れなくなった状態のことを言います。
・以下のとおり、大きく分けて4つに分類されます。

疾患の種類によって症状は異なる
|
原因について
粥状硬化(動脈の血管の壁に悪玉コレステロール(LDLコレステロール)が入り込み
お粥(おかゆ)のようなドロドロとした固まりである
「粥腫(じゅくしゅ)」が発生してしまう動脈硬化主な原因です。
狭心症と心筋梗塞のちがい

・狭心症も心筋梗塞も、冠動脈の血液の流れが悪くなり、
心筋の一部に酸素不足(虚血)が生じる結果、胸に痛みや圧迫感を感じます。


|


|


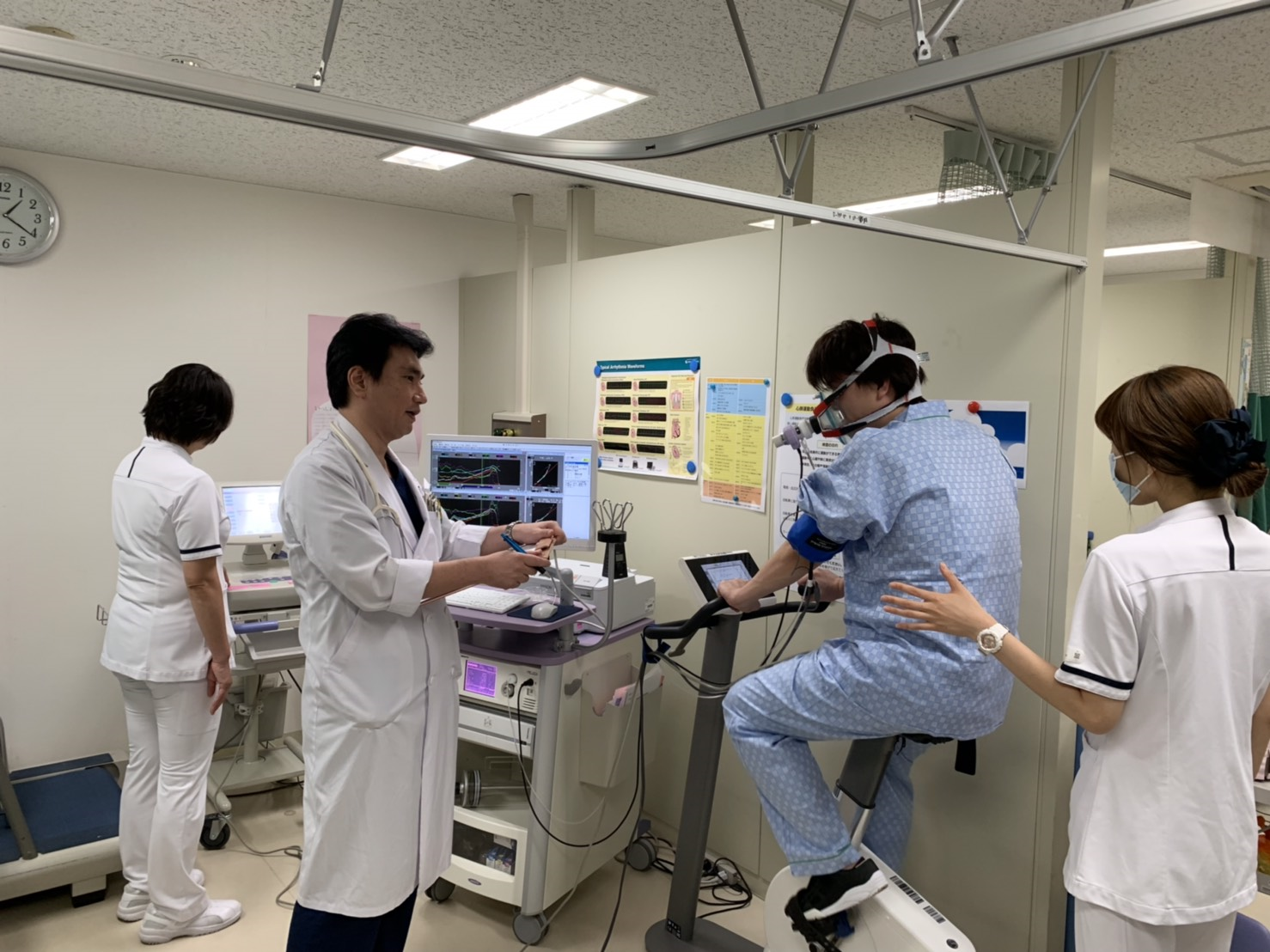
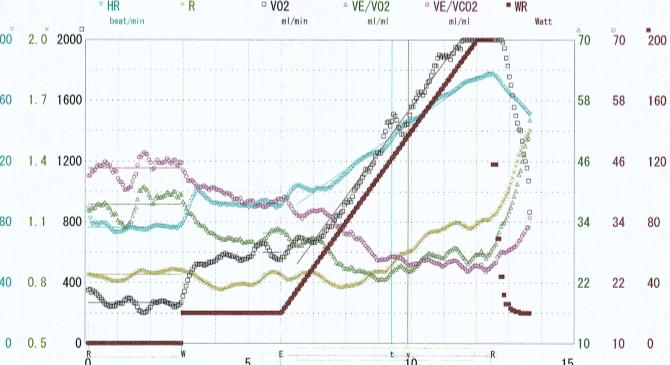
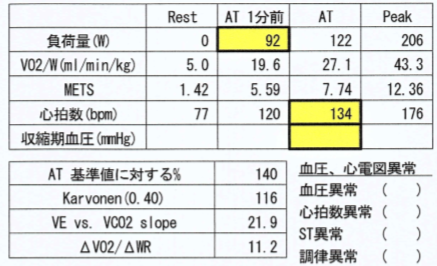
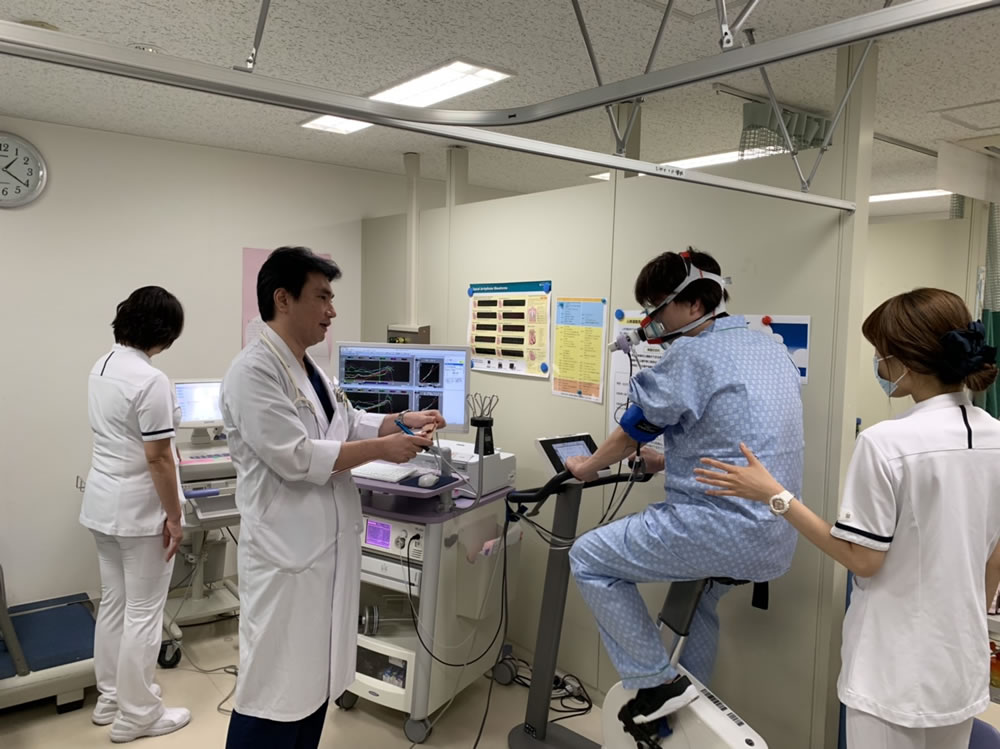
・運動負荷試験は、運動中に心筋虚血を誘発させる検査です。
・ 運動負荷試験の目的は以下の通りです。

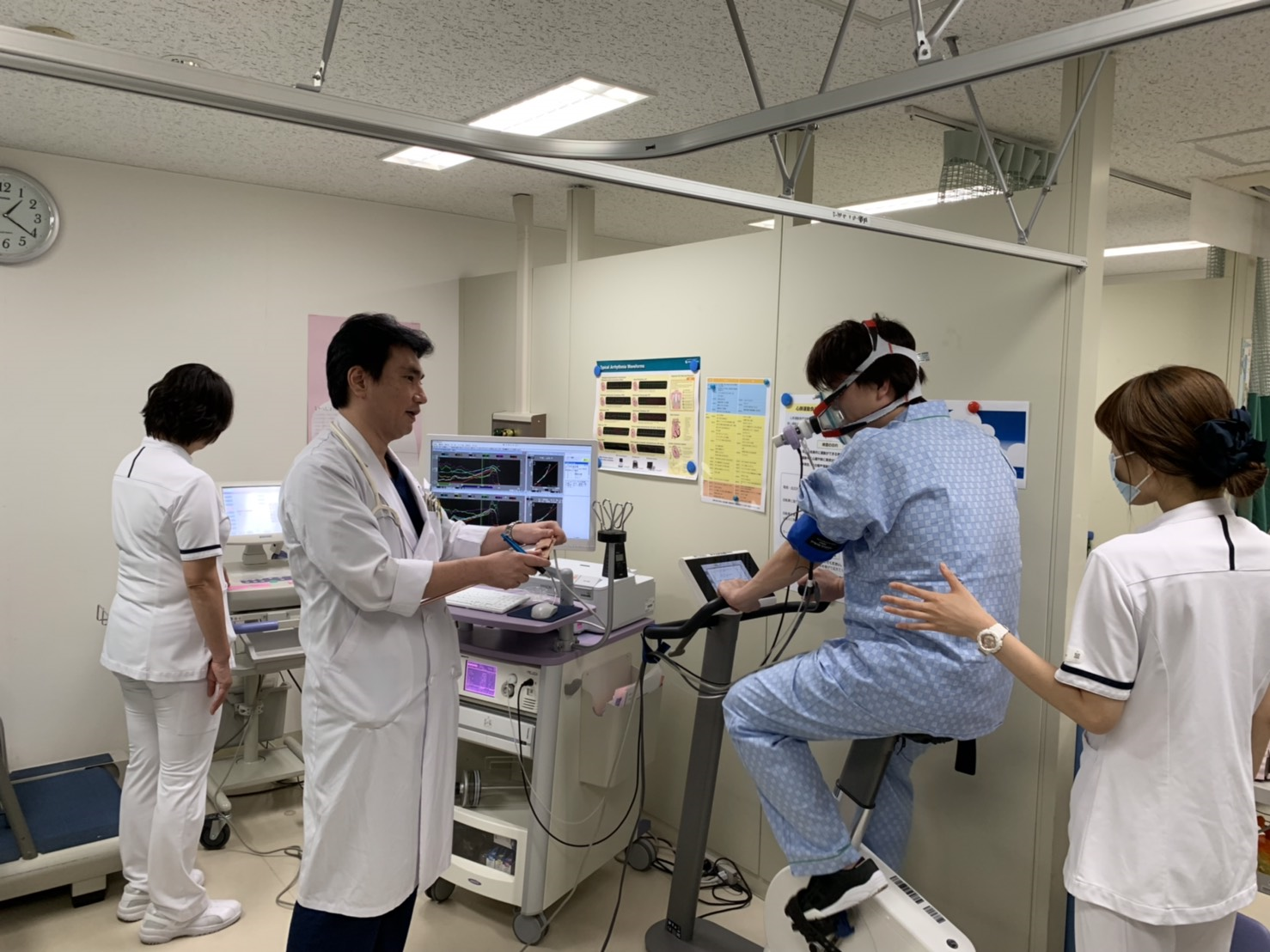

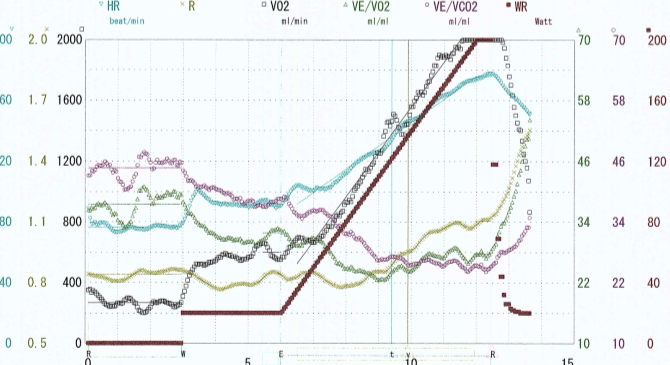
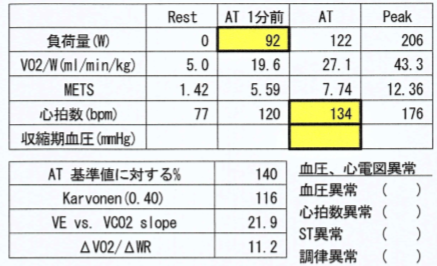
• 検査の結果は約8分程度で、準備を含めると約30分程度の検査になります。
• 検査終了後、検査結果(図1.2)が作成されます。
医師がわかりやすく説明します。
• 検査結果を基に、治療方針を決定したり、客観的な
データに基づいて運動の負荷量を決定したりします。

| 〈血行再建術〉 1. 冠動脈インターベンション(経皮的冠動脈形成術:PCI) 2. 冠動脈バイパス術:CABG  〈薬物療法〉 1.合併症予防に対する治療 2.梗塞進展予防に対する治療 |
心不全とは
| 心臓の働き 心臓は全身に血液を送り出すポンプの役目をしています。 心臓は握りこぶしくらいの大きさがあり心臓の筋肉(心筋)が働くことで全身に血液を送り出しています。 健康な心臓は、1分間に60~100回程度の規則的な収縮を繰り返しています。 心不全とは 「心臓が悪いために息切れやむくみが起こり、だんだん悪くなり生命を縮める病気のこと」をいいます。我が国の心疾患による死因は悪性新生物(癌)に次いで第2位となっており心不全による5年生存率は50%と予後としても決して良くないのが現状です。 症状の程度は問わず状態がほぼ一定している状態を 「慢性心不全」急激な心機能低下によって起こるものを 「急性心不全」といいます。 また、心臓の中の出現する場所により症状が異なります。  心不全は心臓から充分に血液が送れなくなってしまい身体に必要な酸素や栄養が足りなくなってしまうため階段や坂道で息切れがしてきたり疲れやすくなったりします。 また、足にむくみが出てきて体重が1週間のうちに2〜3キロ増加することもあります。 ☆以下のような症状はありませんか?    右心不全 右心(心臓の右側)は全身をめぐった血液が戻ってくる場所です。戻って来た血液は右心から肺に送り出されますが、この右心の機能が低下してしまうものを右心不全といいます。右心不全は心臓から肺に血液を送り出すことが出来なくなってしまい、以下のような症状が出ます。  左心不全 左心(心臓の左側)は右心から肺に送り出された血液が再び心臓に戻る場所です。 肺から戻ってきた血液は左心から全身に送り出されますが、この左心の機能が低下してしまうものを左心不全といいます。左心不全は肺に血液が溜まってしまい、以下のような症状が出ます。    心臓に栄養を送っている血管(冠動脈)が詰まってしまう心筋梗塞や狭心症、動脈硬化が原因の高血圧、拍動のリズムが異常になる不整脈、先天的な心臓の病気など様々な疾患が原因となります。心不全の危険因子として、高血圧、高脂血症、糖尿病、肥満、喫煙、精神的ストレスなどが挙げられています。 心不全を引き起こす原因は色々ありますが、患者さん自身が気をつけることで、心不全の悪化を予防できることもあります。 !要注意!   
|
心臓弁膜症とは
| 心臓は血液を一方通行に送り体内を循環させる機能を持つ 心臓は、「右心房」「右心室」「左心房」「左心室」という4つの部屋に分かれています。血液は、この4つの部屋の中を一方通行に流れていくことにより体内で循環します。 弁膜症は血液の流れを補助する「弁」が機能しなくなる 血液の流れがしっかりと一方通行になるように、心臓の中には「弁」と呼ばれる場所が4か所あり、血液の流れを補助する役割を担っています。それぞれ「僧帽弁」「大動脈弁」「三尖弁」「肺動脈弁」といいます。全身へ血液を送るポンプである左心室の入り口を守るのが「僧帽弁」、出口を守るのが「大動脈弁」です。肺に血液を送るポンプである右心室の入り口を守るのが「三尖弁」、出口を守るのが「肺動脈弁」です。 いずれかの弁がうまく閉じない(逆流、閉鎖不全症)場合か うまく開かない(狭窄)場合を心臓弁膜症といいます。 主な心臓弁膜症は、以下の通り4種類に分類されます。  ① 僧帽弁狭窄症(MS) 「子供の頃にリウマチ熱が発症したことはありませんか?」 僧帽弁狭窄症の原因は、リウマチ熱が主な原因です。 そのほか、高齢者では僧帽弁輪石灰化などの変性によるものもあります。 症状として、労作時呼吸困難が主として出現します。 ② 僧帽弁閉鎖不全症/逆流(MR) 主に動脈硬化や虚血性心疾患、リウマチ熱などを原因として、僧帽弁の閉まりが悪くなります。 症状としては、強い息切れ、起坐呼吸、浮腫み、呼吸困難などがあります。 ③ 大動脈弁狭窄症(AS) 主に、生まれつき弁が2枚しかない先天性大動脈弁二尖弁という病気で発症します。そのほか、高血圧などが原因で動脈硬化が起こり、弁の石灰化で発症することもあります。 症状としては、胸痛、失神、心不全症状といわれています。 ④ 大動脈弁閉鎖不全症/逆流症(AR) 原因は、大きく2つあります。ひとつは弁そのものの異常、もうひとつは大動脈の障害です。大動脈弁の障害は、糖尿病や高脂血症、高血圧などに関連して弁が障害を受けます。 症状としては、長期間「無症状」で経過し進行とともに心不全症状が出現します。以下のような症状です。  ① 聴診 弁膜症が進行していると、「心雑音」を指摘されることがあります。心臓の弁のところで血液が逆流したり、血液の流れが悪くなったりすると聴診の際に心雑音が聞こえます。  ② 胸部レントゲン検査 ② 胸部レントゲン検査心臓が大きいと指摘された場合、弁膜症の可能性が考えられます。弁膜症では心臓に負担がかかってくるため、心臓自体がだんだん大きくなってきます。  ③ 心電図検査 ③ 心電図検査波形の異常から不整脈が発見されることがあります。弁膜症になると、心房や心室に負担がかかって大きくなり、脈が乱れやすくなるからです。 ④ 心エコー図検査 悪くなっている弁を特定し、その動きや狭窄・逆流の度合いを測定し、心臓の大きさや機能と合わせて総合的に判断します。 ⑤ 心臓カテーテル検査 心臓やその周りの血管の形状、血液循環の状態を調べます。  ①保存治療 ② 外科的治療 悪くなった弁を薬で元通りに治すことはできません。弁を根本的に治すには外科的治療(開胸手術)が必要となります。弁を治す手術には、弁形成術と弁置換術があります。 ・僧帽弁の場合 僧帽弁閉鎖不全症(逆流)は、患者様自身の弁を残して修復する弁形成術が第一選択となります。僧帽弁狭窄症はほとんどの場合に弁置換術が選択されます。  ・大動脈弁の場合 ・大動脈弁の場合大動脈弁の疾患では、悪くなった弁を取り換える弁置換術が第一選択となります。大動脈弁閉鎖不全症(逆流)には、弁形成術が行われることもあります。 ・三尖弁の場合 三尖弁閉鎖不全症(逆流)には、多くの場合、弁形成術が行われます。三尖弁狭窄症は非常に稀な疾患ですが、弁置換術が選択されます。 ③ カテーテル治療 カテーテル治療は、開胸することなく、また心臓も止めることはありません。高齢で体力が低下している患者様や、その他の疾患を持つ患者様などが対象です。  ・経カテーテル大動脈弁治療(TAVI:タビ) TAVIは、重症の大動脈弁狭窄症に対する治療法です。カテーテルを使って人工弁を患者様の心臓に留置します。 ・経皮的僧帽弁接合不全修復システム 経皮的僧帽弁接合不全修復システムは、重症の僧帽弁精査不全症に対する治療法です。カテーテルを使って僧帽弁の先をクリップ把持することによって治療します。  心臓弁膜症術後患者様の自覚症状及び運動耐容能の改善を目的としてリハビリの実施は推奨されています。 ① 有酸素運動 有酸素運動にはウォーキング・サイクリング・水泳などがあります。有酸素運動を行う際は、主観的運動強度(Borgスケール)にて11~13(「らくである~ややつらい」)を目安に行いましょう。  ② 筋力訓練 筋力訓練は、筋力・基礎代謝を増加させます。また、骨量・インスリン抵抗性・心拍出量が改善します。 |
不整脈とは
・不整脈とは、心臓の脈拍が正常とは異なるタイミングで起きるようになった状態のことです。脈が速くなる「頻脈」、脈が遅くなる「徐脈」、予定されていないタイミングで脈が生じる「期外収縮」があります。・不整脈は健康な人にも生じる一方で、命にかかわるものも存在します。

原因について
心臓は、心筋細胞における電気信号をもとにして、規則正しさが保たれています。また右心房、右心室、左心房、左心室の4つの部屋に分かれており、右心房に存在する洞結節という部位が電気信号の基点となります。洞結節から出た電気信号は、右心房から左心房、両心室の順に伝わります。この一定の電気活動が乱れたり、遅くなったり、速くなったりすると、不整脈が発生します。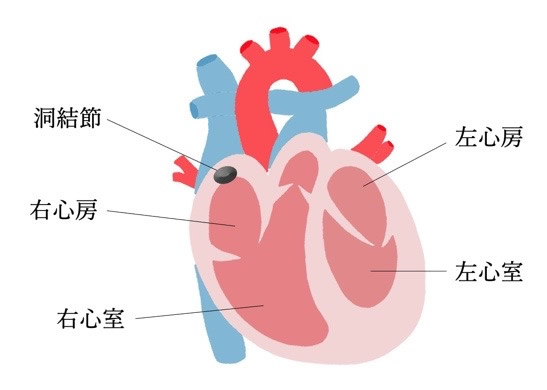
症状について
不整脈の症状は少し脈が飛ぶ程度で自覚症状が出現しないことがあります。一方で①めまい
②息切れ
③意識消失
④動悸・胸痛
⑤突然死
などの症状を伴う危険な不整脈もあります。
このような危険な不整脈の症状は、脳への血流が不十分 であったり、心臓が十分量の血液を全身へと供給できなくなった原因です。その結果、心不全といった心疾患を呈することもあります。
不整脈の危険因子について
・不眠 ・ストレス ・カフェインの摂りすぎ ・喫煙 ・飲酒 ・精神的ストレス ・心血管疾患後 などがあります
検査方法について

①12誘導心電図検査: 安静時に出現する不整脈を検査します。もっとも簡便な、検査方法です。 ② ホルター心電図検査: 24時間心電図を装着し、24時間の心電図変化を 観察します。24時間装着して観察することで、どの タイミングで不整脈が出るかを調査します。 ③ 画像診断: 超音波にて心臓の構造、動き、血液の状態を観察する 身体への負担が少ない検査です。原因や合併症など(弁の動きや血栓の有無)を調べるために行います。

治療方法について
不整脈の治療は、不整脈の種類によって大きく異なります。治療介入が必要かどうかは、危険な不整脈がないか、心房内血栓や弁膜症などの重篤な基礎疾患を有しているか、自覚症状を伴っていないかなどを総合して判断されます。
不整脈そのものに対する治療方法には、ペースメーカー、抗不整脈薬、カテーテルアブレーション(心筋焼灼術)、植え込み型除細動器などが挙げられます。

心臓リハビリ~運動~




























心不全と薬物療法
心不全と薬~なぜ薬が必要なの?~薬の種類


1,心不全症状を改善する薬 ① 利尿薬 ②強心薬 2,心臓を保護する薬 ① 疲れた心臓を休ませて元気にする薬 ② 心臓のリモデリング (心臓が痛んだ際に痛んだ心臓を治そうと下手な修復をしようとすること)を防ぐ薬
薬剤種類別の処方例
1.心不全症状を改善する薬 ①利尿薬

・フロセミド錠 ・ダイアート錠 ・サムスカ錠 など・・ ②強心薬

・ハーフジゴキシン錠 ・ピモベンダン錠 など・・ 2.心臓を保護する薬 ①疲れた心臓を休ませて元気にする薬

・アーチスト錠 ・メインテート錠 など・・ ②心臓のリモデリングを防ぐ薬

心不全と薬~なぜ薬が必要なの?~


薬の種類
1,脈を整える薬
①脈拍をゆっくりさせる薬
②脈拍のリズムを正す薬
2,血液をさらさらにする薬

1,脈を整える薬

①脈拍をゆっくりさせる薬
・メインテート錠
・ワソラン錠 など・・
②脈拍のリズムを正す薬
・アミオダロン錠
・サンリズムカプセル など・・
2,血液をさらさらにする薬

・ワーファリン など・・・
薬は指示された用法・用量を守り飲みましょう

心不全の栄養療法について
心臓と栄養
なぜ適切な食事・栄養が必要なのか
心臓病の原因は動脈硬化をはじめ、高血圧や高血糖状態が長期間続くことによる、コレステロールなどの物質の沈着が、血管を詰まらせる原因となります。また、高血圧状態は血管の弾力性を失い動脈硬化を促進させてしまいます。そのため、適切な食事・栄養摂取にて心臓病を誘発する生活習慣病をコントロールすることが重要とされています。

摂取量の抑制もよくない ?
心臓病の原因の一つである肥満に対して従来では摂取エネルギーの抑制が中心でした。しかし、心不全患者においては低体重・低栄養が予後を悪化されるとの報告が示され適切な摂取量を毎日とることが大切であるとされています。 低体重・低栄養を示す病態としてサルコペニア・フレイル・カヘキシーがあります。

心不全の栄養病態
サルコペニア、フレイル、カヘキシーの概念
①サルコペニア
筋肉量が減少することで、筋力の低下および身体能力の低下が起きることを指します。加齢以外に明らかな原因がない一次性と、臓器不全、悪性腫瘍、内分泌疾患などの加齢以外の要因による二次性に分類されます。
②フレイル
加齢に伴う種々の機能低下を基盤として健康障害に対する脆弱性が増加している状態を指しています。フレイルの診断基準は以下の通りです。


③カヘキシー
交感神経活動の亢進、炎症性サイトカインの増加、インスリン抵抗性の増大などを基盤とするたんぱく質異化、脂肪分解、骨量減少など多くの因子を包括したものです。
骨格筋量減少と、質の低下
食事で摂取したものを化学変化によってエネルギーや体の構成成分に変えることを代謝といい、代謝には同化と異化があります。同化はエネルギーを使って合成していく作用、異化とは物質をより簡単な構造に分解していく作用です。健常人では1日250~350gのたんぱく質がアミノ酸に分解され、一部はたんぱく質合成に再利用され、一部のアミノ酸は血中に貯蔵されます。上記で述べたカヘキシーがある場合は骨格筋が疲労しやすくなることも明らかになっており骨格筋の総量が少ないだけでなく、その質も低下すると考えられています。
脂肪量減少
カヘキシーにみられる脂肪組織の減少には脂肪分解の亢進があると推測されています。また、インスリンは脂肪分解を阻害するが、心不全ではインスリン抵抗性が認められ、脂肪分解優位な状態になっていると推測されています。
欠乏症・過剰症・栄養障害
機能を正常に維持できない状態を欠乏症といいます。
一方過剰に摂取することで生体機能を正常に維持できない状態を過剰症といいます。
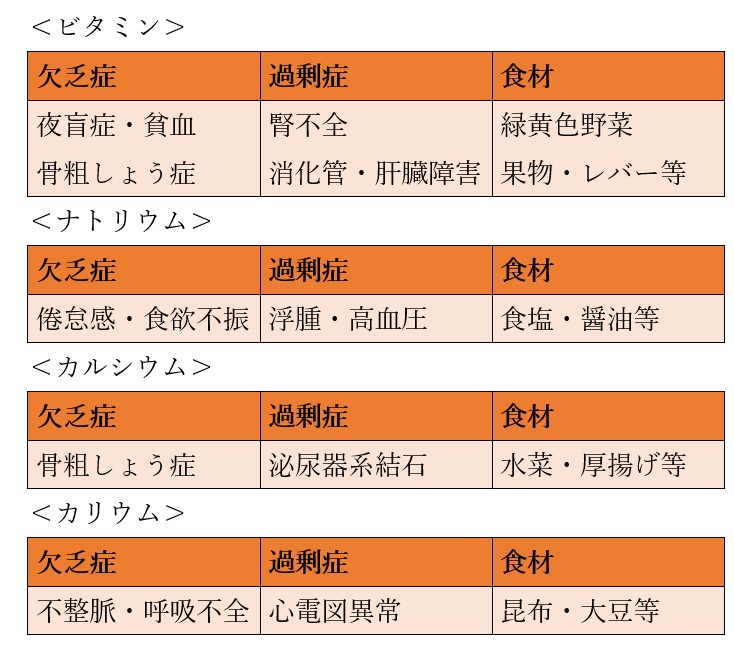
さらに、栄養素の欠乏症や過剰症によって生じる身体への障害を栄養障害といいます。
心不全の栄養療法
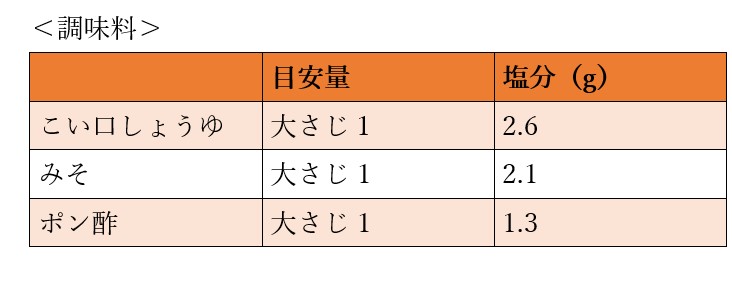
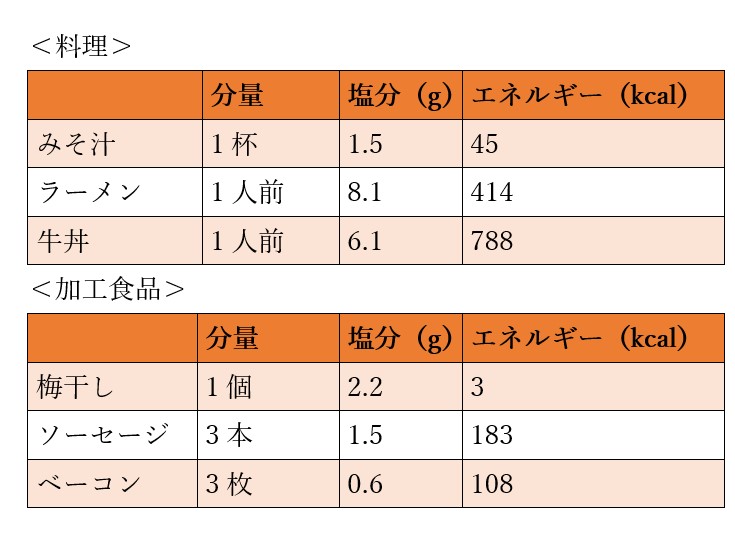
適切な塩分摂取量とは
塩分の過剰摂取は血圧を上昇させ心血管病のリスクを高めます。WHOは食塩摂取量の目標を1日5g未満と提唱しています。最近の研究では、塩分過多に加え、過度な減塩も有害な可能性があることから、日本のガイドラインでは、減塩の目標値を1日6g未満と定められています。 調味料・料理・加工食品の塩分量は以下の通りです。
心血管病予防における各食品の根拠
<赤身肉>
古くより肉の過剰摂取は心血管疾患のリスクにつながることを理由に、肉食の弊害が強調されてきましたが、最近の報告では赤身肉の摂取と心血管疾患発症との関連は弱いとされています。一方、注意すべきはハム、ソーセージなどの加工肉で1日75g以上(ソーセージ1本15g、ハム1枚10g)の加工肉の摂取は、1日25g未満の摂取に比べ心不全の発症リスクが1.28倍、心不全死亡リスクが2.43倍増えることが報告されています。
<魚>

欧米の報告では、週に1~2回の魚の摂取で冠動脈疾患のリスクが減るとされており、最低週2回の魚の摂取を推奨しています。一方、日本人は欧米人に比べ魚の摂取が多い食生活であり、日本人を対象とした研究によると、週8回魚を摂取する人は週1回だけの人と比べ、冠動脈疾患のリスクが37%少ないことが報告されています。したがって、より積極的な魚の摂取はリスクの減少につながると考えられています。
<野菜、果物>

野菜、果物はビタミン、ミネラル、繊維質を豊富に含み、心血管死の減少に有用であることが日本人を対象とした研究で報告されています。また、野菜、果物が1品食卓に増えることで心血管死のリスク低下に結びつくと言われています。
<アルコール>

お酒を飲みすぎると水分のバランスが 崩れ、血圧も上がり、心臓の負担になります。お酒は適量の範囲内で、楽しむ程度に控えることが大切です。
お酒の適量は、アルコール20g以下です。

※禁酒が必要な場合もあるため、医師に確認しましょう。
食事の回数・タイミング
現代社会は生活時間が多様化しており、食事時間も不規則となっています。食事の回数、タイミングと心血管病のリスクとの関連は日本人を対象とした研究で示されています。朝食を抜く人は肥満、糖尿病の発症、心増病リスクの増加に結びつくことが報告されています。また、朝食を抜くことに加え、遅い時間に夕食をとる人はメタボリックシンドロームのリスクが高まります。
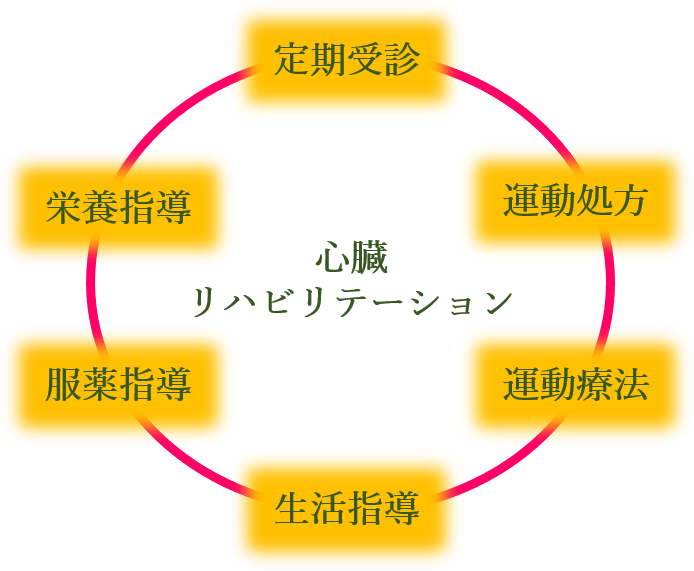
心疾患における自己管理
心疾患における自己管理とは、生活習慣の中で疾患に対して正しい治療を理解し継続していくことです。自己管理ができれば、合併症の予防や死亡率・再入院率の低下に繋がり、生活の質の低下を防ぐことができます。

症状の変化について
心疾患(主に心不全)の症状は、胸の痛み・息切れ・疲れやすい・手足の冷え・低血圧・食欲低下などが挙げられます。自己管理ではこれらの症状が出ていないか確認することが重要です。特に痛みを伴わない症状は見逃しがちになるか と思いますので、毎日チェックしましょう。

血圧・体重の計測

血圧・体重を計測し、毎日記録することで心疾患に早く気付くことができます。体重であれば、1〜2日間で2〜3kgの増加など短期間で大きな変化があった場合は、心臓に負荷がかかり体に水が溜まっている可能性があるため医師に相談しましょう 。
飲酒・喫煙
・食事
バランスの良い食事を心がけましょう。「主食」「主菜」「副菜」が揃っていることが理想です。また、心疾患のリスクの1つに塩分の取りすぎが挙げられます。塩分の1日の摂取量の目安は6g未満にしましょう。

・飲酒
お酒を飲み過ぎると、水分バランスが崩れ、血圧も上がり、心臓の負担になります。お酒は適量の範囲内で楽しむ程度にしましょう。一般的なお酒の適量は、アルコール20g以下とされています。しかし、禁酒が必要な場合もあるため、必ず医師に相談しましょう。

・喫煙
タバコには血管を収縮させて血圧や脈拍を上げ、不整脈を引き起こす作用があります。心不全を悪くしないために、禁煙が必要です。ニコチンには依存性があるため、やめたい意思があってもやめられない場合は禁煙外来を利用しましょう。

お薬・通院について
心疾患のお薬は、血圧を下げる・心臓を休ませる・心臓を強くする・むくみを減らすなど状態によって様々です。調子が良くなっても、お薬をやめると悪くなります。医師に指示された服用回数・服用量を守って忘れずに飲みましょう。
通院を自己判断でやめてしまうことも疾患を悪化させる原因となります。必ず医師の指示に従うようにしましょう。
運動の継続について
適切な運動は、体力の向上や筋力の維持に効果的であり、心臓の負担を減らすことにも繋がります。また、運動は継続させなければなりません。まずは軽い負荷から始めて継続を目指しましょう。

よくある質問①

心疾患患者は安静にしていたほうが良い?
答えはNO!


どのくらいの症状で受診したほうが良いの?



スポーツできないの?






心臓リハビリと運動療法の違いは?


一日何歩歩けばいいの?症状の変化について


心不全と抑うつ・不安について
抑うつ・不安とは?

心不全と抑うつ・不安の関係は?


抑うつ・不安と運動療法

※心疾患をお持ちの方は一人一人適切な運動の強さを知った上で運動を行わなくてはいけません。強すぎる運動は心臓に負担がかかってしまい心不全症状を悪化させてしまう可能性があるからです。 適切な運動を行うためには、医師の診察が 必要です。

抑うつ・不安の予防方法は?

ストレスとうまく付き合いましょう
心不全は、病気そのものの心配のほか、生活の変化や金銭的な負担などによりストレスを抱えやすい病気です。
ストレスとうまく付き合うために
✔︎心配なことや気になることを一人で抱え込まずに話しやすい人に相談しましょう。
✔︎規則正しい生活をして十分な睡眠や休息をとりましょう。
眠れなかったり、食欲がなくなったりしていませんか?
物事に対して興味が持てない、あるいは気分がひどく沈み、憂うつになることはありませんか?
これらは心の不調のサインかもしれません。
医師や看護師に相談しましょう。

心疾患における身体活動量
身体活動がよい理由
身体活動で、全身の筋肉を使うことによって血液を循環させる能力が向上します。運動をすることで鍛えられる骨格筋は「第二の心臓」とも呼ばれ、心臓が送り出した血液が静脈から戻ってくる流れを助ける役割を果たします。 また、骨格筋を含む末梢臓器の機能が良ければ、血液から酸素を取り込む能力も向上し、心臓の負担が軽減します。
身体活動による健康への効果
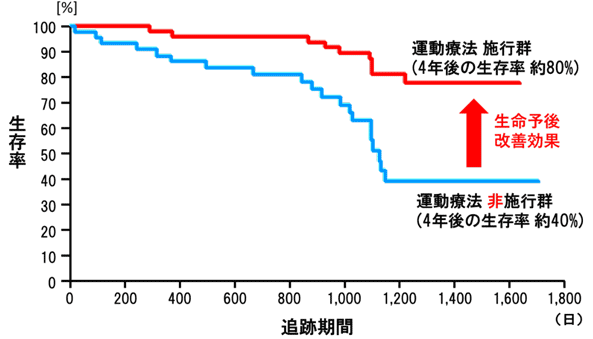
心疾患患者にとって身体活動を高めることは、二次予防や生命予後の改善においても重要であるといわれています。また、身体への健康に対しても様々な効果をもたらします。

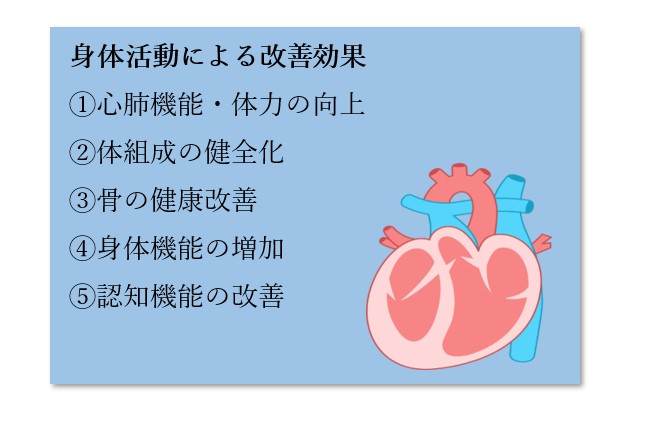
身体活動量と心疾患の関連
身体活動を多くすることで、肥満、高血圧、脂質異常症、糖尿病の予防ができ、結果的に冠動脈疾患(狭心症・心筋梗塞など)の予防につながることが様々な研究により報告されています。 また、身体活動時の自覚症状により心不全の重症度判定が行える分類があるため参考にしてみてください。

身体活動の目安
身体活動の目安にするうえで、示されている単位をMETs(メッツ)といいます。メッツとは安静時(座って楽にしている状態)を1とした時と比較して何倍のエネルギーを消費するかを示したものです。身体活動量の基準に関しては、年齢によって分けられています。
①18歳~64歳の基準
強度が3METs以上の身体活動を23METs・時/週行う。具体的には、歩行又はそれと同等以上の強度の身体活動を毎日60分行う。3METs以上の強度の身体活動としての23METs・時/週は歩行約6000歩に相当します。

②65歳以上の基準
強度を問わず、身体活動を10METs・時/週行う。具体的には、横になったままや座ったままにならなければどんな動きでもよいので、身体活動を毎日40分行う。

注)十分な体力を有する高齢者は、3METs以上の身体活動を行うことが望ましい。
身体活動に安全に取り組むための注意点
①服装や靴の選択
暑さや寒さは、熱中症に代表される身体活動に伴う事故の要因となるため、温度を調節しやすい服装が適しています。また、転倒や膝・腰痛等を予防するためには緩衝機能に優れ、身体活動に適した靴を履きましょう。
②身体活動前後の準備・整理運動の実施
準備運動は、運動による障害や心血管事故などの発生を予防する効果があります。また、整理運動は、疲労を軽減し、蓄積を防ぐ効果等があることが報告されています。
③種類・種目や強度の選択
身体活動の内容は、血圧上昇が小さく、エネルギー消費量が大きく、かつ傷害や事故の危険性が低い有酸素運動が望ましいとされています。 強度の決定にはMETs値だけでなく、本人にとっての自覚的運動強度を参考にするとよいとされています。「楽である」または「ややきつい」と感じる程度の身体活動が適切であり、「きつい」と感じるような身体活動は避けた方がよいとされています。
よくある質問②

背中の痛みは心疾患に関係あるの?
答えはYES!


なんで体重の管理が必要なの?


散歩したいけどコロナウィルス感染が怖い
大切なことは、正しい知識を身に着けて、正しい
感染対策をしながら心と身体の健康を維持する事








薬剤について
心疾患の薬物治療
薬物治療は、心不全治療の基本となるものです。
心不全の薬物治療の目的は大きく分けて二つあります。第一に、息切れなどの症状を改善し生活の質(QOL)をよくすること。
第二に、予後の改善、つまり心不全が悪くなって入院することを防ぎ、死亡率も下げる。つまり、長生きできるようにすることで、それぞれの目的に適した薬を使う必要があります 。

心疾患の憎悪と原因
心疾患が増悪する主な原因として

薬の自己中断は再入院のきっかけになります!

「症状がよくなったから飲まなくてもいい」
「何で飲んでいるか分からない」など、
薬の重要性を理解していない患者様が多いようです。
主な疾患とお薬
心不全とは・・・
心臓が悪い為に、息切れ・むくみが起こり、
だんだん悪くなって生命を縮める病気です。

1,心不全症状を改善する薬
① 利尿剤 ②強心薬
2,心臓を保護する薬
① 疲れた心臓を休ませて元気にする薬
② 心臓のリモデリング
(心臓が痛んだ際に、心臓を治そうと下手な修復をしようとすること)を防ぐ薬
心不全症状を改善する薬

① 利尿剤
→余分な水分・塩分を尿として排出させ、むくみや
うっ血を改善する効果があります
② 強心薬
→弱った心臓の収縮力を強くし、心不全症状を改善する効果があります
心臓を保護する薬

① 疲れた心臓を休ませて元気にする
・弱った心臓を少し休ませ、心臓の負担を軽くする
・飲み続けることで、心不全症状を改善する
② 心臓のリモデリングを防ぐ薬
・心不全が進むのを予防する
・飲み続けることで効果が出る
なぜ心不全には薬が必要なのか

① 動悸・息切れなど不快な症状の改善
② 突然死の予防
③ 心房細動による脳梗塞の予防
薬の種類
脈を整える薬
① 脈拍をゆっくりさせる薬
② 脈拍のリズムを正す薬
血液をさらさらにする薬

〈脈を整える薬〉
・動悸・息切れなどの不快な症状の改善
・突然死の予防
〈血液をさらさらにする薬〉
・心房細動による脳梗塞の予防
服薬を正しく続けるコツ
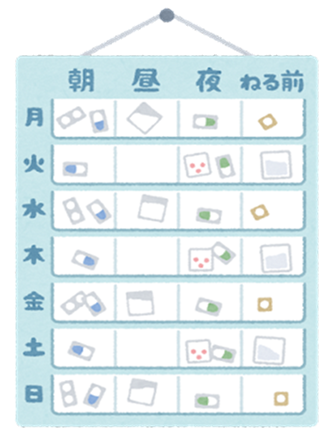
・お薬カレンダーの活用
・迷ったらすぐに相談
・スマホをお持ちの方は「アプリ」を活用
薬は指示された用法・用量を守り忘れずに飲みましょう。
心不全は風邪などと異なり治る病気ではありません。
調子が良くなっても薬を自己中断せず、指示された服用回数・服用量を
守って忘れずに飲みましょう。
Q&A-患者様からの声-
日々のリハビリ場面で患者様から聞かれる多くの疑問について簡単に説明します。
心疾患患者は安静にしていた方がいいの?

どのくらいの症状で受診した方がいいのか?

スポーツはできるの?

運動と心臓リハビリの違いは?

1日どのくらい動けばいいの?

なぜ体重管理が必要なのか?

心臓リハビリテーション希望される方、受診される方へ
下記の連絡先までご一報ください
医療法人社団苑田会 苑田第三病院
〒121-0807
東京都足立区伊興本町2-5-10
電話番号:03-5837-5111